| |
| Календарь |
| « Март 2026 » |
|---|
| Пн | Вт | Ср | Чт | Пт | Сб | Вс |
|---|
| | 1 | | 2 | 3 | 4 | 5 | 6 | 7 | 8 | | 9 | 10 | 11 | 12 | 13 | 14 | 15 | | 16 | 17 | 18 | 19 | 20 | 21 | 22 | | 23 | 24 | 25 | 26 | 27 | 28 | 29 | | 30 | 31 | |
|
| |
|
|
| Новости : Конференция в Калининграде |
автор: admin  7-07-2011, 09:30  просмотров: 8758
30 июня - 2 июля 2011г в г.Калининграде (Россия) состоялся 6 Российский Симпозиум «Хирургическое лечение ожирения и метаболических нарушений», в котором принимали участие делегаты из России, Украины, Латвии, Литвы, Германии, Армении, Киргизстана, Казахстана.
На конференции были обсуждены все актуальные проблемы бариатрической и метаболической хирургии. Активное участие в работе конференции приняли врачи-эндокринологи. В своих выступлениях они отметили необходимость широкого внедрения бариатрических операций в лечении морбидного ожирения и сахарного диабета ІІ типа.
Следующая, 5-я Украинская конференция с международным участием «Хирургическое лечение ожирения и сопутствующих метаболических нарушений» будет проведена 4-5 октября 2012г в г.Судак (АР Крым, Украина).
|
| |
| Информация для пациентов : Бандажирование желудка - Информация для пациентов представленная компанией ALLERGAN |
автор: admin  14-02-2011, 13:26  просмотров: 22392
|
| |
| Информация для пациентов : Внутрижелудочный баллон - Информация для пациентов представленная компанией ALLERGAN |
автор: admin  14-02-2011, 13:19  просмотров: 8333
|
| |
| Хирургия сахарного диабета ІІ типа : Хирургия сахарного диабета ІІ типа |
автор: admin  10-02-2011, 14:38  просмотров: 4933
Накопленный опыт применения бариатрических операций для лечения морбидного ожирения позволил отметить положительное влияние таких операций на течение сопутствующего сахарного диабета ІІ типа. У части больных удалось добиться либо полного излечения либо стойкой ремиссии этого тяжелого заболевания. наилучшие результаты были получены после применения вариантов билиопанкреатического шунтирования и шунтирования желудка. В настоящее время изучаются возможности применения подобных операций у больных с сахарным диабетом ІІ типа при нормальной массе тела. Такие методики могут стать альтернативой консервативного лечения тяжелых форм этого неизлечимого заболевания. Наиболее эффективными операциями, положительно влияющими на течение сахарного диабета ІІ типа, являются БПШ duodenal switch и шунтирование желудка.
|
| |
| Хирургия ожирения » Гастропластика : Вертикальная гастропластика |
автор: admin  10-02-2011, 14:31  просмотров: 6237
Вертикальная гастропластика (ВГП) Операция ВГП в настоящий момент является одной из самых популярных в хирургии МО. Первое сообщение о ВГП было сделано L.Tretbar и сотр. в 1976 г. Авторы предложили создавать вертикальный трубчатый проксимальный резервуар в области малой кривизны желудка. Но результаты операции оказались неудачными, ввиду неэффективного снижения массы тела, вследствие быстрого опорожнения сформированного резервуара. Такие результаты были обусловлены отсутствием ограничивающего кольца в выходном отделе желудочного резервуара.
 Первая операция, проведенная E.Mason, открыла новый этап бариатрической хирургии – широкому применению гастрорестриктивных методик. За прошедшие после первой операции годы методики претерпели ряд модификаций и усовершенствований. Этот процесс поисков продолжается и в настоящее время. Гастрорестриктивные операции получили широкое развитие в различных странах, но наибольший опыт применения таких методов накоплен в США. Большинство авторов указывают на достаточно высокий процент повторных оперативных вмешательств (10–40%). Возможные осложнения после вертикальной гастропластики - прорезывание скобочного шва - недостаточное снижение массы тела
|
| |
| Что такое ожирение? : Ожирение |
автор: admin  10-02-2011, 11:03  просмотров: 5833
Ожирение - результат такого потребление калорий с пищей, которое превышает расход калорий, то есть результат поддержания положительного энергетического баланса в течении длительного времени. Жиры пищи играют важную роль в патогенезе ожирения, как из-за высокой калорической плотности жира, так и вследствие малого чувства насыщения, которое дают жиры, по сравнению, например, с белками и углеводами.
Американское общество диетологов сформулировало наиболее точное определение термина "ожирение". "Ожирение" - это хроническое заболевание обмена веществ, проявляющееся избыточным развитием жировой ткани, прогрессирующее при естественном течении, имеющее определенный круг осложнений и обладающее высокой вероятностью рецидива после окончания курса лечения. Основным диагностическим критерием ожирения является избыток общей массы тела по отношению к норме. Именно избыток жировой массы определяет тяжесть течения заболевания. Ожирение – хроническое пожизненное многофакторное генетически обусловленное опасное для жизни человека заболевание, вызванное избыточным накоплением жира в организме, приводящее к серьезным медицинским, социальным и экономическим последствиям (.IFSO, 1997) В странах восточной и центральной Европы 130 млн человек имеют избыточную массу тела, а 30 млн – морбидное ожирение. Медицинские, социальные, психологические и экономические последствия морбидного ожирения для человечества разрушительны. Стремительный рост частоты ожирения в мире позволил ВОЗ назвать ожирение эпидемией XXI века . У людей, страдающих ожирением, уменьшается продолжительность жизни, в 12 раз возрастают показатели смертности в возрасте до 40 лет. Показатели внезапной необъяснимой смерти значительно выше у больных МО, чем у больных с нормальной массой тела .. Классификация ожирения В настоящее время большинством исследователей признается необходимость расчета индекса массы тела (ИМТ) или Body-mass index (BMI). Этот показатель позволяет более объективно представлять не только показатели веса, но и состояние больного. Для расчета ИМТ у больных ожирением используется формула: масса тела (кг) ИМТ = --------------------- рост (м) 2 В соответствии с критериями, разработанными Национальным институтом сердца, крови и легких США (NHLBI) – избыточный вес соответствует интервалу ИМТ от 25 до 29,9, а ожирение – когда ИМТ более 30 кг/м2. В зависимости от показателей ИМТ нормальные и избыточные параметры массы тела характеризуются так: Недостаточная масса тела <18.5 Нормальный диапазон массы тела 18.5 – 24.9 избыточная масса тела 25.0 – 29.9 I степень (ожирение) 30.0 – 34.9 II степень (выраженное ожирение) 35.0 – 39.9 III степень (морбидное ожирение)… 40.0 и более Сверхожирение 50.0 и более Методы лечения ожирения Консервативные методы лечения ожирения (всевозможные диеты, медикаментозная терапия, гипноз, массаж, санаторно-курортное лечение, физические упражнения) признаются неэффективными. Перечисленные выше методы позволяют добиться эффекта лишь у 5–10% больных. Более чем 95% пациентов не только вновь восстанавливают свой первоначальный вес, в течение нескольких лет после консервативного лечения, но и превышают свой исходный.
|
| |
| Хирургия ожирения : Хирургия ожирения |
автор: admin  8-02-2011, 14:28  просмотров: 6122
Хирургическое лечение ожирения
Отсутствие стойкого эффекта в лечении больных с морбидным ожирением терапевтическими методами и прогрессирование сопутствующих заболеваний послужило причиной поисков других методов лечения. Основной задачей хирургического лечения ожирения является снижение массы тела больного и, как следствие, улучшение клинического течения сопутствующих заболеваний. Хирургические методы лечения больных с морбидным ожирением, предусматривающие выполнение операции на органах пищеварительной системы называют бариатрическими (от слова baros). Раздел хирургии, включающий такие операции, называют бариатрической хирургией.
Пионером хирургического лечения больных с МО считают H.Kelly, который впервые в 1899 г. выполнил иссечение жировых скоплений подкожной клетчатки передней брюшной стенки у больного ожирением . Однако широкого распространения эта методика в те годы не получила. Вернулись к решению проблемы лечения больных с МО хирургическим путем только в 50-х годах XX века.
Хирургия МО развивалась в основном по двум направлениям, позволяющим эффективно снизить массу тела больного. Первое – уменьшение всасывающей поверхности тонкой кишки и создание условий для неудовлетворительного переваривания пищи и неполного всасывания (мальабсорбции). Такие оперативные вмешательства принято называть – мальабсорбтивными. Второе – уменьшение объема желудка и, как следствие, ограничение количества потребляемой пищи – гастроограничительные операции. Кроме того, существуют комбинированные методы лечения больных с МО: – билиопанкреатическое шунтирование, дистальное шунтирование желудка, которые объединяют принципы ограничительных и мальабсорбтивных методик.
В 1952 г. V.Henriksson в Швеции впервые в мире для лечения ожирения резецировал большую часть тонкой кишки трем женщинам . Операция привела к значительной потере массы тела, однако данный метод не нашел широкого распространения. В 1953 г. R.Varco из университета штата Миннесота выполнил первую операцию еюноилеошунтирования (ЕИШ) с целью снижения массы тела у больного с ожирением. В 1954 г. после длительных экспериментов на собаках А.Kremen и Y.Linner (США) выполнили операцию ЕИШ человеку для лечения ожирения .
Мальабсорбтивные операции:
-Билиопанкреатическое шунтирование
Гастроограничительные или гастрорестриктивные операци:
Уменьшение объема желудка лежит в основе ограничительных операций, применяемых для лечения больных с МО.
Основными принципами желудочной хирургии МО по мнению E.Mason являются: формирование в проксимальной части желудка маленького (объемом до 60 мл) желудочного резервуара с узким (10–12 мм) выходом из него.
К операциям ограничивающим объем желудка относится и операция бандажирования желудка (БЖ) или gastric banding, Продольная резекция желудка («Sleeve gastrectomy»)
Комбинированные операции:
Шунтирование желудка
|
| |
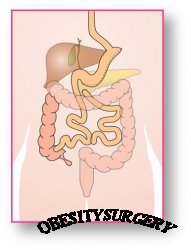
| Хирургия ожирения » Билиопанкреатическое шунтирование : Билиопанкреатическое шунтирование |
автор: admin  26-01-2011, 06:20  просмотров: 6397
БПШ по Scopinaro
Предложенная в 1979 г., после серии экспериментальных исследований на животных, хирургом из Генуи N.Scopinaro операция, названная автором «Biliopancreatic diversion», представила собой новую методику оперативного лечения больных с МО, предусматривающую выполнение резекции желудка с выключением из пищеварения желчи и панкреатических ферментов. Автор сообщил о первых 18-ти операциях БПШ, выполненным больным с МО. Среднее снижение массы тела в течение 6-ти мес после операции составила 24% от исходной, а через 12 мес – 34% .
Наиболее распространенная, и ставшая уже классической, модификация БПШ включает: обязательную холецистэктомию, высокую резекцию желудка, с сохранением восходящей ветви левой желудочной артерии, отключение двенадцатиперстной кишки и формирование алиментарной петли тонкой кишки длиной 200 см, с включением билиопанкреатической петли на расстоянии 50 см проксимальнее баугиневой заслонки. Объем культи желудка при этом составляет 200–400 мл. БПШ duodenal switch
Хорошие непосредственные и отдаленные результаты классической операции БПШ обусловили заинтересованность хирургов подобной методикой. В 1998 г. D.Hess предложил выполнять операцию БПШ, сохраняя желудок. При этом способе не производится резекция желудка, а дистальная часть тонкой кишки анастомозируется с луковицей ДПК на 2 см дистальнее привратника. В дальнейшем операция заканчивается по описанной выше классической методике N.Scopinaro . Предложенная операция получила название БПШ с дуоденальным выключением или «заглушкой» (BPD «duodenal switch»). Результаты операции БПШ с дуоденальной заглушкой оказались удовлетворительными по эффективности снижения массы тела. Эффективность операции БПШ с дуоденальным выключением, по мнению ряда авторов, уступает методике БПШ с резекцией желудка, однако приводит к нормализации показателей гликемии у больных сахарным диабетом II типа.
С целью уменьшения объема желудка при операции БПШ с дуоденальной заглушкой P.Marceua предложил выполнять продольную резекцию большой кривизны желудка. По мнению автора, такая методика позволяет уменьшить площадь кислотопродуцирующей зоны желудка и уменьшить его резервуарную функцию. Таким образом, желудок приобретает трубкообразную форму. Резекция большой кривизны желудка приводит к уменьшению числа обкладочных клеток и, как следствие, к снижению частоты послеоперационных пептических язв. В последние годы такая методика получила название «Sleeve gastrectomy» или продольная резекция желудка .
На основании клинического опыта применения операции получены результаты, свидетельствующие о том, что БПШ выгодно отличается среди всей группы бариатрических операций, несмотря на то что, по-существу, является сравнительно сложным реконструктивным вмешательством. Экстраординарное снижение массы тела в отдаленные строки до 70–80% от исходной, адекватная коррекция всего спектра показателей липидного обмена и глюкозы крови позволило считать БПШ с резекцией желудка наиболее эффективнной баририатрической операцией .
Возможные осложнения после билиопанкреатического шунтирования - пептическая язва в области дуодено илеального анастомоза - несостоятельность культи 12-перстной кишки -витаминная недостаточность -белковая недостаточность -синдром мальабсорбции Операция билиопанкреатического шунтирование позволяет добиться потери до 70-80% избыточной массы тела.
|
| |
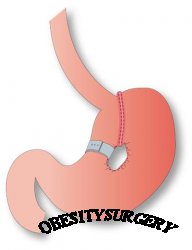
| Хирургия ожирения » Шунтирование желудка : Шунтирование желудка |
автор: admin  26-01-2011, 06:11  просмотров: 8716
Шунтирование желудка
В 1966 г. E.Mason и C.Ito впервые выполнили операцию гастрошунтирования для лечения больных с МО. Операция была аналогична субтотальной резекции желудка, но без удаления дистальной части. Объем функционирующей части желудка составлял 10% (100–150 мл). Однако в послеоперационном периоде у больных развивались гастрит, эзофагит, обусловленные забросом желчи в желудок. Кроме того, операция оказалась неэффективной из-за недостаточной потери массы тела и высокой послеоперационной летальности .
В 1971 г. E.Mason упрощает методику шунтирования желудка, рассекая желудок частично от малой до большой кривизны, оставляя лишь узкий канал вдоль последней. Данная модификация обеспечивала заполнение небольшого верхнего сегмента желудка и медленное прохождение пищи в дистальные его отделы по узкому каналу. Однако, после первых 6 мес, масса тела стабилизировалась и больные теряли не больше, чем после первого варианта операции E.Mason.
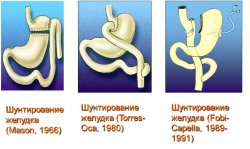
J.F.Alden упростил ее выполнение, использовав сшивающие аппараты – стаплеры. При этом желудок не рассекали, а накладывали узкий (1–2см) впередиободочный гастро-энтероанастомоз вблизи кардиального сфинктера по большой кривизне.
По-настоящему, широкое распространение операция ШЖ получила в начале 80-х годов, после широкого внедрения стаплеров, что значительно сокращало время и технически облегчало выполнение операции. На основании клинического опыта получены результаты, позволяющие авторам считать, что ШЖ является золотым стандартом в хирургическом лечении больных с суперожирением.
В 1980 г. J.Torres и C.Oca впервые формируют вертикально расположенный проксимальный резервуар желудка при операции ШЖ. При этом желудок прошивался в субкардиальном отделе линейным сшивающим аппаратом TA–90 (ТА–55) в косом направлении от малой кривизны к углу Гиса. Объем формируемого проксимального желудочного резервуара составлял около 35 мл. На переднюю стенку желудка накладывали ГЭА циркулярным стаплером ILS (EEA) диаметром 21–25 мм, либо ручным способом – двухрядным швом. Двенадцатиперстная кишка включалась в пищеварение по Ру на расстоянии 60 см от гастроэнтероанастомоза. Операция позволяла достигнуть хорошего снижения массы тела. Методика, предложенная авторами, становится популярной в США и находит много сторонников и в настоящее время .По мере накопления опыта в выполнении операции ШЖ по Torres-Oca, одним из ведущих осложнений была реканализация скобочного шва, приводившая к прибавке массы тела.
Для профилактики реканализации, в 1989–1991 г. R.Capella предлагает полностью рассекать желудок. Операция получила название вертикальной бандажированной гастропластики с шунтированием желудка. Операция предусматривает формирование вертикально расположенной, удлиненной культи желудка (как при методике ВГП) с полным разобщением желудка путем его рассечения линейным аппаратом. ГЭА формировали ручным способом и на 2 см проксимальнее него накладывали силиконовое кольцо или ленту из полипропиленовой сетки на сформированный проксимальный резервуар желудка.
В 1991 г. M.Fobi предлагает собственную методику операции ШЖ с полным его рассечением. Операция заключается в полном рассечении желудка в субкардиальном отделе с помощью линейного стаплера аналогично методике R.Capella. Между рассеченными частями желудка располагается петля тощей кишки, используемая для гастроэнтероанастомоза. Силиконовое кольцо накладывается на 2 см проксимальнее гастроэнтероанастомоза.
Таким образом, ШЖ включает в себя особенности гастро-рестрективной операции с формированием малого по объему верхнего резервуара, узкого ГЭА и щадящей мальабсорбтивной процедуры. В классическом варианте предполагает пересечение тонкой кишки на 15–20 см дистальнее связки Трейтца, по типу операции Ру.
Несмотря на существенную потерю массы тела после операции ШЖ, выключение из пассажа пищи большей части желудка, 12- перстной кишки и начального отдела тонкой кишки служат предпосылкой для развития отдаленных осложнений и метаболических нарушений ( возникновении пептических язв, железодефицитной анемии, выраженного демпинг-синдрома, остеопороза).
Возможные осложнения после шунтирования желудка
- пептическая язва гастроэнтероанастомоза
-демпинг – синдром
-минеральная и витаминная недостаточность
|
| |
| Хирургия ожирения » Рукавная (Трубчатая, Sleeve) резекция желудка : Продольная резекция желудка («Sleeve gastrectomy») |
автор: admin  26-01-2011, 06:07  просмотров: 6580
Продольная (трубчатая, sleeve) резекция желудка в последние годы становится одним из популярных методов хирургического лечения. Позволяет уменьшить резервуарную функцию желудка. Является составной частью операции билио-панкреатического шунтирования в модификации Hess – Marceua. В качестве самостоятельной операции применяется с начала 2000 годов. Такая методика позволяет уменьшить резервуарную функцию желудка с удалением дна желудка- места выработки гормона голода - грелина. Позволяет добиться у большинства больных положительных результатов, без применения сложных диет. Отдаленные результаты операции изучаются в различных клиниках мира. Может выполняться как открытым так и лапароскопическим методом. Возможные осложнения продольной резекции желудка -Несостоятельность скобочного шва -Кровотечение в просвет желудка -Недостаточное снижение массы тела При недостаточной потере массы тела и переходе на жидкую высококалорийную пищу, возможно применения второго этапа - билиопанкреатического шунтирования.
|
| |
|
|
|
|

